・不眠の原因は複数。根本となる原因に対処せずに睡眠薬を使っても意味がない。
・睡眠薬の効果自体にあいまいさがある
・睡眠薬よりも認知行動療法が合っている人もいる
睡眠薬を飲んでいる患者さんは多く、それだけ眠れないことに悩みを抱えている方が多いということだと思います。
不眠に悩む方にとっては睡眠薬は手放せないものだと思いますが、一方で睡眠薬をやめたいと思ったことはありませんか?
睡眠薬ってあまり飲まない方がいいって本当?という質問もよくあります。
今回は「眠れないから睡眠薬」を安易にしてはいけない理由についてまとめます。
記事の参考にした書籍はこちら。
医療従事者向けに書かれた本ですが、一般の方向けにできるだけ分かりやすく書きます。
【この記事を書いた人】

病院薬剤師です。睡眠医学、高齢者の薬物療法について興味があります。
不眠とは?
まず不眠の定義です。
厚生労働省のサイトから引用すると、
不眠症とは、入眠障害・中途覚醒・早朝覚醒・熟眠障害などの睡眠問題が1ヶ月以上続き、日中に倦怠感・意欲低下・集中力低下・食欲低下などの不調が出現する病気です。不眠の原因はストレス・こころやからだの病気・クスリの副作用などさまざまで、原因に応じた対処が必要です。不眠が続くと不眠恐怖が生じ、緊張や睡眠状態へのこだわりのために、なおさら不眠が悪化するという悪循環に陥ります。
厚生労働省 生活習慣病予防のための健康情報サイト e-ヘルスネットより

ポイントは不眠の原因はさまざまで、原因に応じた対処が必要ということです。
不眠の分類
次に不眠の分類についてです。
ちょっと専門用語が出てきますがお付き合いください。
不眠には国際分類があります。
睡眠障害国際分類(ICSD)と呼びます。
このICSD、現在は第3版が出ているのですが、ICSD第2版では以下のように11個に分類していました。
1.適応障害性不眠症(急性不眠症)
2.精神生理性不眠症
3.逆説性不眠症
4.特発性不眠症
5.精神疾患による不眠症
6.不適切な睡眠衛生
7.小児期の行動性不眠症
8.薬物または物質による不眠症
9.身体疾患による不眠症
10.物質または既知の生理的病態によらない、特定不能な不眠症(非器質性不眠症、非器質性睡眠障害)
11.特定不能な生理的(器質性)不眠症
しかし、ICSD第3版では
1.慢性不眠
2.急性不眠
の2種類に変更になっています。
あまりにも急な変わりようですよね!?
なぜこのように劇的に変わったのかというと、そもそも「眠れない」要因は一つとは限らず、複数の要因が重なっていることが多いので、ICSD第2版のように画一的に分類をしても無理があるという結論に達したため、だそうです。

結局、症状の持続期間で分類したほうがしっくりくるので2種類になった、というわけ。
不眠を分類することの難しさがわかりますね。
不眠治療の問題点
不眠の原因は一つにあらず
繰り返しになりますが、不眠を治療するには一つの要因を解決すればよいわけではなく、複数の要因に対して対処する必要があります。
しかし現場では「眠れない」という訴えがあれば安易に睡眠薬が処方されています。
こんなやり取りを経験された方もいるのではないでしょうか。

先生、最近眠れなくて。何かお薬出してください。

じゃあ、睡眠薬出しておきますね。
1か月後・・

最初の1週間くらいは眠れたんですけど効かなくなってしまいました。

じゃあ、別の薬に変えましょう。
このやり取りでおかしいところは「医師が不眠の原因について一切聞いていない」ことです。
不眠の原因は人それぞれ違っていて、一人一人の眠れない原因を解決しなければ不眠は改善しないことは先ほど申し上げたとおりです。
薬が合っている人がいるかもしれませんが、薬以外の治療が必要な人もいるはず。
その場しのぎの睡眠薬をもらって飲んでも「効かない」のは当たり前なんですね。

あなたの眠れない原因は薬で解決しないものかもしれないんです。
医学教育の問題
不眠症治療がうまくいかない理由はそもそも医学教育では不眠治療についての教育を受ける機会がないことにもあります。
本来は「眠れない」という訴えを時間をかけて聴き、裏側にある問題を解きほぐしていかなければならないのですが、多忙な外来・入院診療でそんな時間が取れることはほとんど皆無、といっていい現状です。
睡眠専門の勉強をされた医師がいる病院ならともかく、一般病院ではなかなか睡眠に詳しい医師は見つかりにくいかもしれません。
睡眠障害を扱う医療機関はこちら 睡眠医療機関マップ
睡眠薬の効果のあいまいさ
続いて睡眠薬の効果についてです。
こちらは2020年7月に発売された新規オレキシン受容体拮抗薬「デエビゴ錠」の臨床試験の結果の一部です。
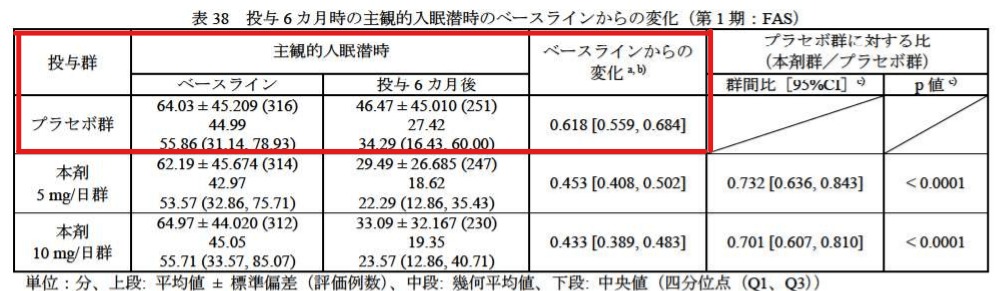
赤枠で囲った部分はプラセボ(偽薬)を服用することによってどのような効果があるかを示しています。
例えば中央値(上から3つめの数字)を見ると、もともと眠るまで56分かかっていたのが35分まで短縮しています。
薬の成分は何も入っていないはずなのに20分も短くなっているのが不思議に思いませんか?
実はこれをプラセボ効果といいます。
新薬の効果を判定する際には、プラセボと比べてどうだったを評価するのですが、不眠、うつ、痛みなど主観が入りやすい疾患ではプラセボ効果が大きいと言われているんです。
ですので、たとえば
信頼できる主治医に勧められたプラセボ薬
vs
横柄で無愛想な主治医から処方された睡眠薬
を比較したら同じ効果だった、なんてこともあり得るんです。
もう少し深堀りすると、プラセボとデエビゴ錠の入眠までの効果の差は中央値で10分あるかないかです。
(ある程度の薬代を支払い、副作用も受け入れたうえで)「10分早く眠れる」薬をもらうか、「10分も変わらない」なら薬以外の方法を試してみるか、あなたならどう考えますか?(※別にデエビゴ錠の効果を否定しているわけではありません)

何が言いたいかというと、それだけ睡眠薬の効果はあいまいだということなんです。
睡眠薬の位置づけ
では睡眠薬はどのような位置づけなのでしょうか?
よく処方される睡眠薬としては
レンドルミン(ブロチゾラム)
ハルシオン(トリアゾラム)
マイスリー(ゾルピデム)
デパス(エチゾラム)
サイレース(フルニトラゼパム)
などがありますが、これらはベンゾジアゼピン系睡眠薬と呼ばれています。
海外では乱用や依存の問題があり規制が日本より厳しいです。
米国睡眠学会のガイドラインではベンゾジアゼピン系睡眠薬は弱い推奨という位置づけに留まっています。
また米国老年医学会のガイドラインでは高齢者の不眠症の治療にベンゾジアゼピン系薬剤は、認知機能低下、転倒および自動車事故リスクなどがあるため避けた方がよいとされており、使用期間も短期使用(90日以内)に限定されるべきとしています。
日本老年医学会の高齢者の安全な薬物療法ガイドライン2015も同様の記載です。

睡眠薬を使うことはあっても、有効性や副作用を考えるとできるだけ短い期間に留めるのが通常の使い方です。
もし長期で睡眠薬が必要なら、不眠になるそれなりの原因があるはず。
どうやってやめればいいのか?
現在睡眠薬を飲んでいて、やめたい人はどうすればよいのでしょうか?
くれぐれも決して自己判断でやめてはいけません。
ベンゾジアゼピン系睡眠薬は長期に飲んでいる場合、急にやめてしまうと離脱症状といって
- 不眠
- 動悸
- 吐き気
- 不安感
などの症状が起きる可能性があるからです。
医師の指示に従ってゆっくり時間をかけて減らしていく必要があります。
こちらの記事も参考にどうぞ。ベンゾジアゼピン系睡眠薬の減薬に取り組んでいる病院は?
睡眠障害を扱う医療機関はこちら 睡眠医療機関マップ
あなどれない認知行動療法
実は睡眠薬よりも効果的かもしれない治療法があります。それは認知行動療法です。
認知行動療法(Cognitive Behavioral Therapy for insomnia 以下CBTi)とは不眠改善につながることを患者さん自身に「気づいてもらい」「実際に行動をかえてもらい」「たしかに効果があると感じてもらう」ことで、さらに行動変容を起こすという治療法です。
CBTiは通常、専門家による面接を行い、次のような指導を行っていきます。
・睡眠教育・睡眠衛生指導
睡眠についての正確な知識の解説と日頃の生活パターンの見直し
・リラクゼーション
寝る前に体をリラックスさせる
・睡眠スケジュール法
寝床に入っている時間と実際に寝ている時間の差を小さくしていく
・刺激制限療法
覚醒の刺激となる行動を減らす
これらはごく当たり前のことのようですが、実際に睡眠日誌を記録して専門家のアドバイスを受けることで不眠が改善するというデータがあるんです。
CBTiに関する複数の論文をまとめて有効性を評価した論文。
Cognitive Behavioral Therapy for insomnia Comorbid With Psychiatric and Medical Conditions : A Meta-analysis JAMA Intern Med. 2015 Sep;175(9):1461-72.
オンラインでのCBTiの有効性を報告したノルウェーの論文。
Effects of digital cognitive behavioural therapy for insomnia on insomnia severity: a large-scale randomised controlled trial Open AccessPublished:August, 2020
日本の看護師さん主導で簡易CBTiを行ったこんな面白い研究結果もあります。
簡易型認知行動療法の高齢者の睡眠改善および睡眠薬減量に対する効果:無作為化比較試験 日本公衆衛生雑誌 2018 ; 65 (8) :386-398

睡眠薬よりCBTiを実践するほうが効果的な場合もある、ということです。
まとめ
以上、「眠れないから睡眠薬」の何がいけないのかについてまとめました。
不眠の原因はいろいろなのでまずは原因を探り、睡眠薬が必要かどうかを見極める必要があります。薬自体の効果もあいまいであり、それなりにリスクがあることも知っておくべきでしょう。
もしかしたらあなたには薬よりも認知行動療法のほうが合っているかもしれませんので、まずは睡眠障害に関する知識を得ることやセルフチェックをオススメします
睡眠医療プラットフォーム。

くれぐれもやめる場合は専門医の指示に従いましょうね。
認知行動療法についてはこちらの本もおススメです。
実際に不眠に悩んだ著者が専門医を受診して認知行動療法に出会い、不眠を克服するまでの体験が綴られています。





コメント